|
|
1.肝移植は誰のためにあるのか? 肝臓は体の中で1番大きな臓器であり、ちょうど右側の肋骨の一番下の裏側、おなかの右上に位置しています。 肝臓には左葉と右葉という2つの区域があり、血管や胆汁の流れる管(胆管)も二手に分かれています。 左葉と右葉の大きさは個人差がありますが、一般的には左葉が40%で、右葉が60%となっています。 生体肝移植では、こどもには左葉か左葉の一部を、おとなには右葉か左葉をドナーより提供してもらい、患者さんに移植します(図1)。 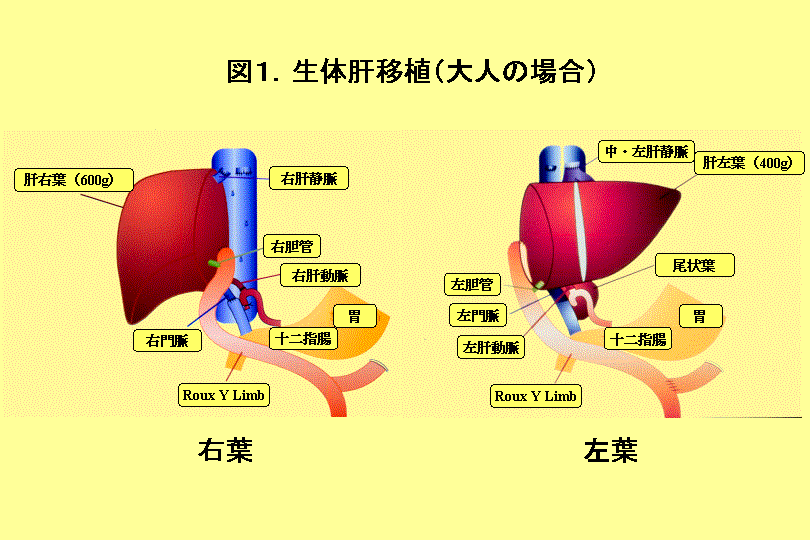 肝臓が悪くなるとは、様々な症状がでてきます。胆汁が正常に排せつできず血液中に入り、黄疸や痒みを起こします。 また、肝臓に流れ込む血液が肝臓の中を通過しにくくなるため、近くの細い血管を通って心臓へ戻ろうとする(側副血行路と言います)ために、食道静脈瘤や脾臓腫大がおき、腹水が貯まったりします。 また、栄養状態が悪くなり、血が止まりにくくなります。腸で作られるアンモニアが肝臓で分解されず、脳の方へいくと、意識がもうろうとしたり、訳が分からないことを口走ったり、時には意識を失ったりする肝性脳症を起こすこともあります。 初めのうちはこういった症状を内科的治療で改善することができますが、内科的治療に反応しなくなったとき残された道は肝移植しかありません。 北大で行った肝移植は2003年1月までに、84例(こども22例、おとな62例)の生体肝移植と4例の脳死肝移植、1例のドミノ肝移植です。 移植を受けた人をレシピエントと呼びますが、移植の原因となった肝臓病は図に示したとおりで(図2)、子供では胆道閉鎖症が一番多く、先天性代謝異常、劇症肝炎と続きます。 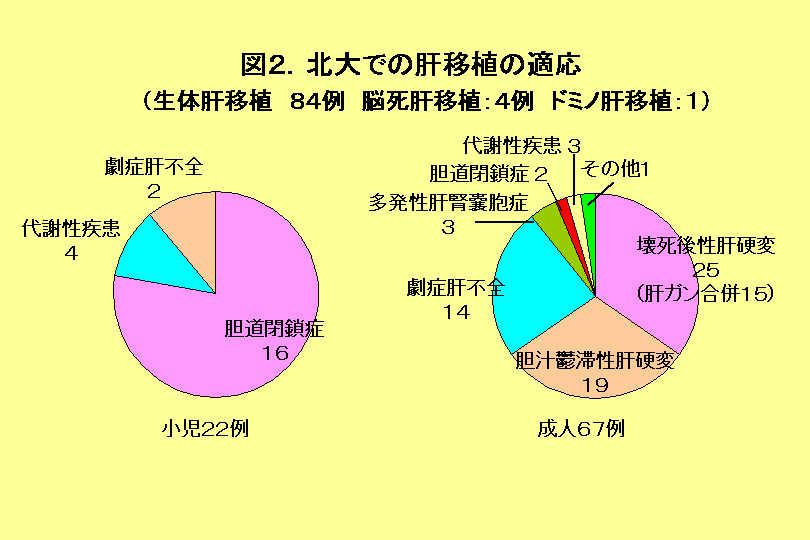 大人では、B型やC型肝硬変を中心とした壊死後性肝硬変、原発性胆汁性肝硬変や硬化性胆管炎を中心とする胆汁鬱滞性肝硬変、劇症肝炎の三群が主な病気です。 2.生体肝移植で劇症肝炎が助かるようになった 北海道では毎年10数例が劇症肝炎となります。 劇症肝炎は一旦発症すると肝性脳症による意識障害や黄疸・出血傾向が急速に進行し、放置しておくと脳のはれ(浮腫)・出血・感染により死の転帰をとるので、移植のできなかった以前はほとんどが亡くなっていました。 また、一旦重症化すると患者さんを遠くの移植施設まで運ぶのは困難になるため、道内で肝移植のできる施設が待ち望まれていました。 当院で最初に劇症肝炎の患者さんに肝移植をしたのは1997年9月ですが、現在まで15人が劇症肝炎で移植を受けており多くの方が社会復帰を果たしています。 このように地元で生体肝移植ができるようになったことで、劇症肝炎で亡くなる方が激減しました。 3.肝炎・肝ガンも肝移植の対象に 日本では、B型やC型肝炎による肝硬変の患者さんが多く、肝硬変から肝ガンになるケースも少なくありません。 最近では、こういった患者さんのなかに積極的に肝移植を希望される患者さんが増えてきました。 B型やC型肝炎の移植後は、肝炎再発が問題となりますが、新しい抗ウイルス剤などの開発により肝炎の再発はかなり予防できるようになってきています。 北大では肝ガンについても移植適応を決めるため、肝臓以外へのガン細胞が飛び火していないかを術前に診断できる検査をとりいれており、陰性の患者さんのみを肝移植の適応としてきましたが、現在までこの検査が陰性の患者さんは、移植後肝ガン再発はほとんどない状態できています。 3年前にB型肝硬変と20個以上の肝ガンをもった50歳代の男性が内科での治療がこれ以上不可能とのことで来院しましたが、肝移植をうけ現在再発なく社会復帰されています。 5.肝移植でどれだけ元気になれるか? 肝移植で元気になれるかは、去年ソルトレークで開かれた冬季オリンピックを見ればわかります。 29歳のクリス・クルーグは硬化性胆管炎という難病に対して肝移植を受けたのですが、その1年7ヶ月後、スノーボードのパラレル大回転で見事に銅メダルを勝ち取りました。 彼は、自分が勝てたのは、ドナー(13歳)のおかげだとドナーを賞賛したと言います。 このように移植を受けると言うことは生活の質(QOL)を正常の人と同じかほぼ同じになることを意味します。 だから、移植が成功した多くの人は、大人であれば元の職業に復帰でき、スポーツもし、子供であれば元気で学校に行け体育もできるということになります。 これは、北大で移植に成功したほとんどの方がもとの職場、学校に復帰していることからもわかります。 4.生体肝移植と脳死肝移植のちがい 肝移植はドナーの種類によって生体と脳死の2つに分かれます(図3)。 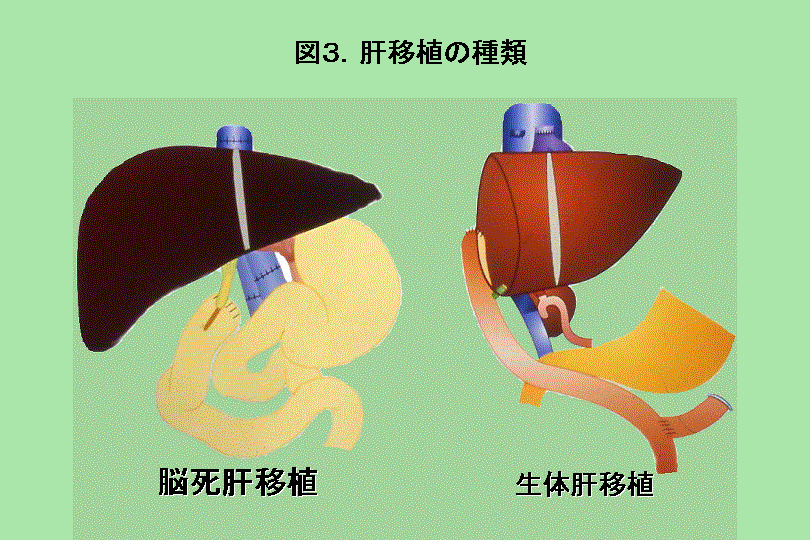 生体肝移植では、こどもには左葉か左葉の一部を、おとなには右葉か左葉をドナーより提供してもらい、患者さんに移植します。 脳死移植では多くの場合肝臓全部を移植する方法と生体のように一部を用いることもあります。 生体肝移植の一番大きな問題は、ドナーに手術の危険が及ぶことです。 日本では、現在まで2000例を超える生体肝移植が行われていますが、ドナーは一人も死亡していません。 海外では、欧米をあわせて7人のドナーが命を落としたといわれています。(2003年1月31日現在)
もちろん、本人は家族を救うためにドナーになったのですが、健康なドナーが亡くなることはその家族に大きな失望感を与え、また社会にも大きなダメージを残す可能性があります。脳死肝移植の場合はこういった問題は起きません。 ただ、日本では海外と違って脳死ドナーからの臓器提供が過去5年間でわずか23例と大変少ないという問題があり、今後は生体ドナーに負担をかけないためにも脳死ドナーを増加させる必要があります。 6.やはり脳死肝移植は必要 移植希望者のなかには、家族がいない、血液型が合わないなどから生体ドナーがいない人たちもたくさんいるのです。 これらの人は脳死肝移植のため臓器移植ネットワークに登録していますが、何年待っても移植を受けることができず死亡していくケースも多いのです。 これらのことから、脳死からの臓器提供をもう一度見直す必要性があると同時に、脳死でしか移植ができない人がたくさんいることを知ってほしいのです。 これらの方のためにも是非、臓器提供意思表示カードの普及が必要です(図4)。  現在、北海道では、意思表示カードを持っている方の意思を無駄にしないように、病院で患者さんの来院時にカード所持の有無を調べる体制を開始すると同時に、臓器提供指定施設に院内コーディネーターをおいて脳死のかたのカード所持が確認できるようなシステムを作り上げようとしていますので、皆様のご協力をお願いします。 |