核医学検査について
|
ごく微量の放射線を放出する薬(これを放射性医薬品といいます)を用いて病気を診断する検査です。この薬が注射などにより体内に入ると、特定の臓器(骨や腫瘍など)に集まりそこから放射線を発します。この放射線をガンマカメラと呼ばれる特殊なカメラで検出し、その分布を画像にします。 ごく微量の放射線を放出する薬のことです。多くの場合、注射された薬は、一度は目的の臓器や器官に集まりますが、その後は、体から薬が排泄されたり、薬が持つ放射線を放出する能力が弱くなっていくため、早いものでは数時間で、遅くても数日で放射線が弱くなって、やがてなくなってしまいます。 |
 |
| 地下1階の核医学検査室の入口で受付をしてください。 | ||
 |
問診票をとり、黄色いスリッパに履き替えたら、検査室にお入りください。 待合室のイスで、問診票を書いてお待ちください。 順番がきたら呼ばれます。 | |
 |
放射性医薬品を体内に投与します。 (静脈から注射するほかに、くすりによってはカプセルを飲んでいただくものや、呼吸によって吸入していただくものなどがあります。 ) | |
 |
検査の開始時間は、検査によって異なり、5分後~数日後に行います。 検査の前に、身につけている金属(時計、入れ歯、かつら等)をはずしていただきます。(検査衣に着替えていただく場合もあります。) | |
 |
装置のベッドに仰向けに寝ていただき、検査を始めます。 検査時間は、検査によって異なります。(5分~90分) また複数回、撮影を行う場合もあります。 検査中は身体を動かさないようにしてください。 もし検査中に何かあれば身体を動かさずに、近くの技師・看護師に声をかけてください。 | |
| 検査後は、通常と変わらない生活をしていただいて問題ありません。 |
核医学検査の安全性
核医学検査における副作用の発生率は、ここ5年で10万件あたり0.9~2.7件とごくわずかです。また、副作用の内容も発疹、嘔気、悪心、皮膚発赤、顔面紅潮、そう痒感などの軽微から中等度のものがほとんどです。
核医学検査を受ける患者さんは、放射性医薬品を投与されますので、ある程度の放射線被ばくがあります。核医学検査 1回あたりの被ばく量は、0.2~ 8ミリシーベルトで、エックス線検査と大きな違いはありません。核医学検査は、わが国全体で年間 180万件以上実施されていますが、放射線障害の事例は発生していません。
男性の場合も女性の場合も、核医学検査を受けたことが原因で子供ができなくなることはありません。永久に子供ができなくなるのは、卵巣や睾丸に数千ミリグレイ以上の放射線を受けた時で、卵巣あるいは睾丸に受けた線量が、これよりも低い場合には、不妊がおこることはありません。核医学検査では、卵巣や睾丸が受ける線量は、百ミリグレイを超えることはありませんので、核医学検査が原因で不妊になることはありません。
妊娠中に核医学検査を受けると、胎児が放射線を受ける可能性があります。しかし、胎児に奇形や、大脳の発達の遅れがおこるのは、胎児が百ミリグレイ以上の放射線を受けた場合です。いずれの検査の場合も胎児の線量が百ミリグレイを超えることはありません。したがって、仮に妊娠中に核医学検査を受けたとしても胎児に奇形などの影響をおよぼすことはありません。
PET-CT検査について
「腫瘍はあるか」、「悪性か良性か」、「転移・再発はあるか」、「治療が効いているか」を全身調べます。
| PET-CT検査は、放射能を出す成分を組み込んだブドウ糖を注射し、その体内分布を画像化して病気を診断する検査です。がん細胞は正常細胞よりも多くのブドウ糖を必要とします。そのため、注射したそのブドウ糖ががん病巣に集まります。それを画像化することにより、全身でどこにがん病巣があるのか分かりやすいため、早期発見に優れています。 |  |
 |
検査前は絶食をしていただきます。 水は飲んでもかまいません。 検査当日の激しい運動もひかえてください。 | |
| 地下1階の核医学検査室の入口で受付をしてください。 | ||
 |
問診票をとり、黄色いスリッパに履き替えたら、検査室にお入りください。 待合室のイスで、問診票を書いてお待ちください。 順番がきたら呼ばれます。 | |
 |
注射室で薬を注射します。 | |
 |
検査室内にある専用の待機室で、水を飲みながら、約1時間お待ちいただきます。待機中は、なるべく何もせずにお待ちください。(検査結果に影響がでますので、携帯電話、オーディオプレーヤー、本・雑誌・新聞の利用はしないでください。) | |
 |
検査の直前にトイレで排尿をしていただきます。 身につけている金属類(時計、ネックレス、ブラジャー、入れ歯、かつら等)をはずしていただきます。(検査衣に着替えていただく場合もあります。) 装置のベッドに仰向けに寝ていただき、検査を始めます。 検査時間は、約30分です。 検査中は身体を動かさないようにしてください。 もし検査中に何かあれば身体を動かさずに、声をかけてください。 | |
| 検査後は、画像の確認を行います。確認が終了次第、検査は終了となります。 (追加で検査を行う場合があります。) 終了後は、通常と変わらない生活をしていただいて問題ありません。 |
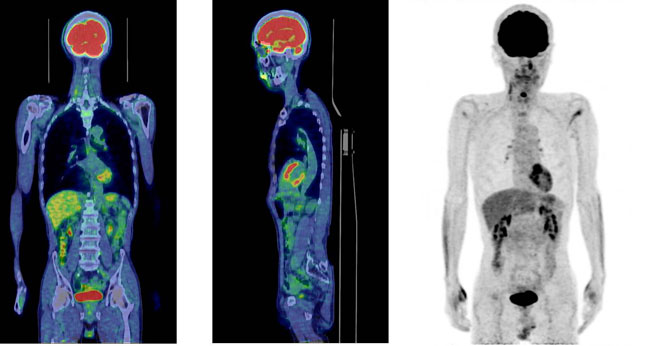
さまざまな検査について
癌が骨に転移していないか、骨の炎症、骨折、その他の多くの。骨の病気を診断できます。
|
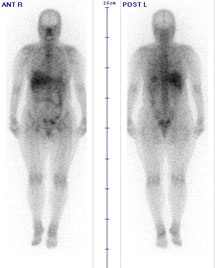
この検査に用いられる薬は、骨の代謝や反応が盛んなところに集まります。この性質を利用して、骨腫瘍や骨の炎症、骨折の診断ができます。骨の核医学検査は、乳がん、肺がん、前立腺がんなど各種のがんの治療前や治療後の経過をみる上で欠かせません。また、X線検査よりも早期に、しかも患者さんの苦痛も少なく骨の異常を見つけられます。また、X線検査では診断が困難なスポーツ選手の疲労骨折や、骨粗しょう症に伴なう骨折の診断でも、核医学検査は大変役立っています。 |
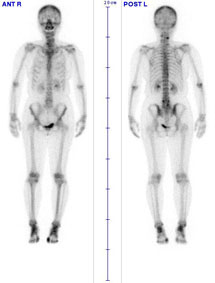 |
悪性腫瘍が疑われたときや、高熱が長く続いて炎症の部位がわからないときに検査が行われます。
|
使用する薬は、腫瘍や炎症に集まる性質があります。この性質を利用して腫瘍や炎症が、どの部位にあり、どの程度の進行具合かを調べます。通常は、全身の画像(シンチグラム)をとり、薬の集まり具合により診断します。この検査や他の検査の結果から総合的に判断して、治療法が選択されます。また、治療を開始した後には、治療の効果を確かめるためや、再発していないかどうかを知るために、この検査が行われます。 多くの場合、検査の2~3日前にガリウムを注射します。検査時間は、30分~1時間です。静かに寝ているあいだに、ガンマカメラで全身と各部位の画像をとります。 |
 |
血液の足りない心臓の筋肉がどこで、その筋肉は治療で治る見込みがあるかどうかを調べます。
|
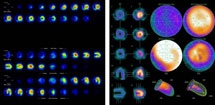
治療前に、血液の流れが足りない心筋の場所がどこか、そこの心筋細胞は生きていて、治療で治る見込みがあるかどうかを調べる目的に心筋シンチグラフィが大変役立ちます。また、治療した後の経過を見るためにもよく利用されます。 この他、心臓のポンプとしての働き具合も検査できます。もっともよく行われている方法は、心筋の血流をみる心筋血流シンチグラフィです。ほかに心筋の脂肪酸代謝や、交感神経の分布の異常をみるシンチグラフィもあります。 |
 |
脳梗塞、認知症、てんかん、脳腫瘍などが原因で起こる、脳の機能・血流の異常を発見する。
| 脳の病気では形の異常があらわれる前に、機能の異常があらわれることがあります。核医学検査は、病気の早期の診断や回復の可能性がある障害の軽い場所を見つけるために役立ちます。現在、最も多くおこなわれている脳の核医学検査は、脳血流SPECT(スベクト)といわれる血流を調べる検査です。 | 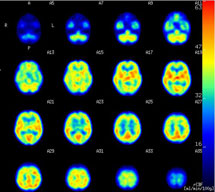 |
肺の血流をさまたげている血栓がどこにあるのかがわかります。
| 肺の毛細血管に血液を送る血管に血栓(血液の一部の固まり)が詰まりますと、胸が痛くなったり息苦しくなったりすることがあります。これが肺塞栓症という病気ですが、血栓が肺のどこにあり、どういう治療をしてよいかを知るために核医学検査を行います。また、血栓を溶かす治療をしているときに治療の効果がでているかを核医学検査で調べることができます。 | 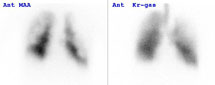 |
腎臓のろ過機能に異常がないかどうかがわかります。
| 腎臓は体に不要な成分をろ過する働きをしています。このろ過作用が正常に働いているか、ろ過の速さはどの程度かを核医学検査で調べることができます。腎臓は左右に二つありますから、この二つを比較する際にも核医学検査はとても大切です。腎移植の後に移植された腎臓が正常に働いているかを知るにも、核医学検査が必要です。 |  |
甲状腺の機能が正常かどうか、癌ができていないかを調べます。
|
甲状腺は体調を維持する犬切なホルモンを作っています。そのホルモンを甲状腺が作りだすときに、ヨウ素を必要とします。ホルモンを作る機能が活発すぎないか、不足していないかを放射性ヨウ素を用いた核医学検査で調べることができます。活発すぎる場合は、この検査の結果をもとにヨウ素-131で治療することもできます。 |
 |
副腎のはたらきや、腫瘍の有無を調べます。
副腎も甲状腺と同じようにホルモンを調整しており、ここが病気になると血圧が非常に高くなることがあります。ここでも、ホルモンの原料になる物質にアイソトープをつけた放射性医薬品で核医学検査を行うと、副腎の働きを把握できます。副腎にできているかもしれない腫瘍を見つけることもでき、その結果、治療方法を決めることができます。
ヨウ素-131というアイソトープの入ったカプセルを服用する簡単な方法です。
|
甲状腺がホルモンを必要以上に作りすぎる病気がバセドウ病です。 甲状腺は、海藻類などに多く含まれるヨウ素を使ってホルモンを作ります。ヨウ素を含む海藻類などを食べないで、放射性のヨウ素-131を服用しますと、甲状腺は普通のヨウ素と区別できないため、放射性のヨウ素-131も甲状腺に集まります。このことにより放射線の影響を甲状腺に集中することができます。このために甲状腺細胞が、放射線の影響で減少します。その結果、作られる甲状腺ホルモンの量は少なくなります。 |
 |
検査を受ける患者さまへ
◆検査部位に大きな金属製のものがあるときは、はずしていただく場合があります。例) 時計、ネックレス、ピアス、入れ歯、補聴器、かつら、ブラジャーなど
◆可能であれば、検査当日は金属の装飾がほどこされている衣類の着用は控えてください。
◆「妊娠中の方」「妊娠の可能性がある方」「授乳中の方」は、予約時及び検査前におしらせください。
◆それぞれの検査によって事前の注意事項が異なりますので、ご注意ください。
◆検査に使用する薬は、寿命が非常に短く、検査によって異なるため、検査前日に業者に発注します。もし検査が受けられなくなった場合、早めにご連絡ください。
